乳腺叶状肿瘤(phyllode tumor of the breast,PTB)是纤维上皮性的肿瘤,又称乳腺叶状囊肉瘤。 乳腺叶状囊肉瘤有时具有恶性肿瘤的特点,同时又具有良性肿瘤的特点。常常在同一个肿瘤内,一部分是纤维腺瘤,另一部分是叶状囊肉瘤的结构。本瘤虽称为肉瘤,但只是指其组织学结构而言,在临床上绝大多数是良性的,即使复发也极少发生转移。发生率约占乳腺肿瘤的0.3% ~0.9%,占纤维上皮性肿瘤的2%~3%。女性各年龄段均可发病,欧美国家的发病高峰期在40-50岁,亚洲国家的发病高峰在25-30岁。 良性占60%左右,恶性占10-30%。 1、内分泌激素紊乱:3个高发年龄阶段,即 病人通常表现为单侧质硬的无痛性乳腺肿块,平均大小为4-5cm。 当临床表现为可触及的肿块,生长较为迅速,>3cm,彩超提示大小、生长情况不符合纤维腺瘤时,应怀疑叶状肿瘤。 分子遗传学上,60%的纤维腺瘤存在MEDl2基因突变,相当数量叶状肿瘤亦存在MEDl2基因突变。MEDl2基因突变与纤维腺瘤的进展有关,纤维腺瘤在向良、恶性叶状肿瘤转变的不同阶段,有多基因、多因素参与。 分子遗传学的证据亦提示部分叶状肿瘤的发生与纤维腺瘤有关。 1、手术切除 3、化疗 叶状肿瘤的预后除了由病理组织类型有关,还与手术切除的彻底性、术后密切随访及防止复发有关。总的来说,手术切除后预后较好。良性者局部亦可复发,而再次行广泛切除后仍可获得较好的效果;即使是恶性PTB,5年无病生存也可达80%。但一旦发生远处转移,预后极差。定义 、发病率

叶状肿瘤起源于间叶组织,根据其组织学特点分为:良性、交界性、恶性三类。发病原因
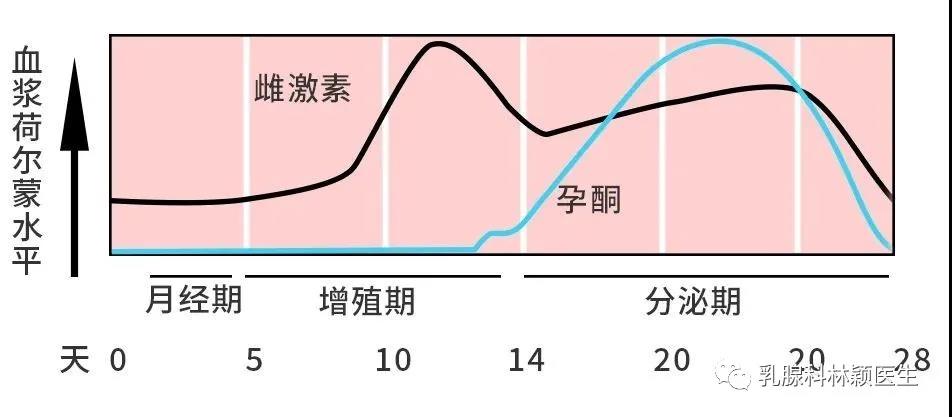
(1)青春期月经初潮;(2)生育后停止生育;(3)绝经前后。
2、在纤维腺瘤基础上形成。
3、其他因素:种族、地域、卫生习惯、生育哺乳等。临床表现
巨大肿瘤(>10cm)可见皮肤浅静脉扩张。
在青少年女性患者中可见由自发性梗死导致的乳头血性分泌症状。
诊断与鉴别诊断
乳腺纤维腺瘤与叶状肿瘤的临床表现及影像学改变相似和重叠,常无法将两者加以区分,主要依靠病理学做出诊断。
组织形态学上,纤维腺瘤与叶状肿瘤既可以独立发生,也可以同时出现;可分别在不同的结节,也可同时存在于一个结节内。治疗
手术原则:首选局部广泛切除.
良性及交界性:首选保乳,难以获得阴性切缘者应全乳切除,阴性切缘大于1cm。腋窝淋巴结不需处理。
恶性:全乳切除,切缘大于1cm,必要时行修补手术。可行腋窝淋巴结活检。
复发性:广泛切除,多数专家支持切缘大于2cm。
2、放疗
尚不明确术后是否需常规放疗,病例不多,证据级别不高,部分推荐肿物大于5cm,切缘阳性或间质增殖多者进行辅助放疗。放疗可降低局部复发,但对改善生存无益。可能增加二次手术难度。
化疗敏感性差,尚无循证医学证据表明化疗可减少复发。预后
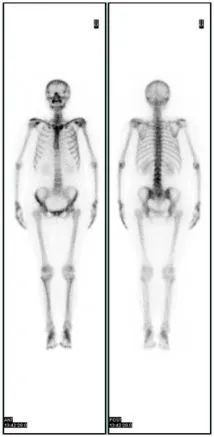
有文献报道局部复发的总发生率为21%,良性、交界性和恶性PTB分别为17%、25%和27%;转移总发生率10%,良性、交界性和恶性PTB分别为0%、4%和22%。PTB可转移至几乎所有的内脏器官,肺和骨骼是最常转移的部位,腋窝淋巴结转移罕见。